NSSI行为是指个体不以自杀为目的情况下,采取一系列的方法直接、故意、重复破坏自己的身体组织或者伤害自己身体的行为[01]。这种行为通常不会造成死亡,但会增加个体自杀的风险,往往不被社会所认可。高中生处在身心发展的特殊时期,面对巨大的学习和成长压力,极容易产生心理问题。近10年,我国高中生心理健康问题随年代推移呈现恶化趋势[02],NSSI行为在高中生群体中也呈现出逐年上升趋势[03]。基于此,探讨NSSI行为的风险因素以及相应的预防和干预策略,对促进高中生身心健康、维护校园和谐稳定意义重大。
一、NSSI行为问题现状
(一)普遍性。近年来,NSSI行为发生率在世界范围内呈持续上升趋势,一项 分析报告显示,全球年轻人NSSI行为终身患病率高达17.2%[04]。由于测量工具、样本来源以及社会文化差异等因素不同,国内外各项研究检出率差别很大,介于7.3%~46.5%[04]-[07]。美国一项关于社区研究发现,青少年群体终身NSSI行为发生率为17.6%-28.0%,加拿大一项研究发现高中生NSSI行为检出率为15.0%。与国外相比,我国大陆中学生NSSI问题检出率明显高于西方国家[08]。一项对全国10个城市的研究发现,青少年NSSI行为发生率为30%。另有研究表明,具有NSSI行为的青少年在社区人群中的比例为15%~32.7%,在焦虑症、抑郁症等精神障碍患者中甚至高达40%~87%[06]。李振阳等研究也证实这一点,有精神障碍的青少年NSSI行为检出率高达82.4%[09]。在青少年群体中,高中生的NSSI行为问题又尤为突出。于晓琪等研究显示,近10年来,我国高中生自我伤害(22.8%)检出率仅次于抑郁(28.0%)、焦虑(26.3%)和睡眠问题(23.0%),且均高于小学、初中和大学生群体[02]。总之,NSSI行为已成为全球范围内影响青少年尤其是高中生身心健康的重要公共卫生问题。
(二)危害性。NSSI最明显的后果是身体伤害,但长期实施NSSI行为可能导致一系列心理问题,包括抑郁症和其他心理疾病,甚至可能导致自杀,严重情况下可能危及生命[05]。以往研究表明,70%以上有NSSI行为的青少年有过自杀观念,10.9%的有NSSI行为青少年在随访一年内曾自杀未遂[06]。由此可见,NSSI行为可增加自杀的风险,是自杀的练习。李任之等对高中生群体研究发现,NSSI行为得分最低者其学业成绩也相对更优秀[11]。实践调查也发现,有NSSI行为的高中生在学业发展、情绪调节、人际关系和生命意义感等方面往往低于普通学生。目前,NSSI行为已成为预测青少年自杀风险的重要因子,并被WHO确认为青少年面临的五大健康威胁之一。国际公认度较高DSM-5也将NSSI作为一种独立的临床障碍进行研究。由此可见,NSSI行为对青少年的身心健康产生极大的负面影响,既是高中生心理和行为问题的典型表现,反过来又是引发其他各种心理和行为问题的重要原因。
(三)成瘾性。NSSI行为既具胁迫性、又有缓解性,它在缓解青少年负性情绪的同时,极容易强化自伤行为与负性情绪之间的关联。因为实施NSSI行为后,青少年体内会释放出β-内啡肽,与μ阿片受体结合产生镇痛及愉悦感,使不适感得到快速缓解的同时,还伴有短暂的欣快愉悦感[12]。当他们再次经历不愉快情绪时,便极可能通过反复实施NSSI行为来减轻或者逃避痛苦,从而导致成瘾行为而反复发生。另外,通过实施NSSI行为能产生相应的人际影响,使他们不断从NSSI行为中获益,得到更多的人际关注与支持,从而使自伤行为得以强化,继而发展成为习惯性行为难以自行缓解。这表明,高中生的NSSI行为一旦成为处理负面情绪和人际影响的条件反射,便极易导致其固化为成瘾行为。
二、NSSI行为风险因素分析
众多研究显示,NSSI行为的发生和维持并非单一因素所致,通常由个体和环境等多因素相互作用产生。目前公认的观点有:诺克(Nock)从生物学、社会学和早期童年经历等角度探究NSSI行为形成原因及诱发因素,认为环境的远端因素与个体的近端脆弱性共同导致自伤行为的发生[01];王敬群等认为青少年NSSI行为的发生和维持受个体易感与人际易感因素的影响[05];江光荣等将NSSI行为归纳为个体易感性和早期创伤性经验两个分类[13];梁旻璐等认为NSSI行为发生的主要影响因素是负性生活事件和情绪难以调节[14]。
(一)个体因素
1.个性特质。易怒、冲动、内向、自卑的青少年更容易发生自伤行为[09][25],这类青少年往往存在自我认同和自我接纳等问题。范永红等研究发现,自我接纳与NSSI行为、抑郁情绪呈显著负相关,与生命意义感呈显著正相关[15]。高中生处于自我统一性飞速发展阶段,面临着从外部世界转向内部世界的重大转变,他们对自我身份、自我目标和价值观等进行探索与确认,容易产生更多关于自我认识、自我悦纳、自我发展和自我实现之间的需求与矛盾。一旦遭遇挫折或失败,极容易将问题归因于自身,从而产生一系列羞耻、内疚、自卑等消极自我体验,继而用自伤等方式来惩罚自己,这也印证了NSSI行为的自我惩罚模型理论。
2.情绪调节与适应。情绪管理模型认为NSSI行为是缓解负性情绪的手段。王敬群等认为抑郁、焦虑、失眠、压力等负面情绪显著提高个体采取NSSI行为的可能性[05]。王蕾针对中学生的流调发现,93.3%的学生实施NSSI行为是因为情绪调节问题。高中生身心发展尚未成熟,情绪情感具有内隐性和敏感性,在巨大的学业压力面前,更容易遭遇诸如学业失败、人际矛盾、情感挫折、自我发展困惑等问题,现实中又没有足够的时空去纾解负性情绪,作为一种容易实施且不易被发现的应激方式,NSSI行为在高中生身上发生的可能性大大增加。实践调查也发现,绝大多数高中生虽然意识到这种行为的危害性,但当负性情绪来袭时,NSSI行为往往被认为是缓解和释放情绪的最快、最有效、最有安全感方式。
(二)环境因素
1.家庭教育环境。家庭因素对青少年NSSI行为影响较大,其中家庭结构、家庭养育方式、父母婚姻状况、儿童期虐待经历、家庭经济水平和家族史等影响最为显著[09][10][16]-[19]。张烨等发现,单亲家庭青少年更容易出现抑郁、焦虑、逆反等心理问题,NSSI行为发病率是普通家庭青少年的20倍。研究还发现,实施NSSI行为除释放负性情绪外,还能控制和影响人际关系,处在青春期的高中生十分渴望家人的关爱与关注,缺乏父母关爱、权威型教养方式、家庭成员缺失的高中生,为改变亲子关系或得到更多关注而采取该行为。
2.学校成长环境。校园环境中的学习压力、校园欺凌、人际关系、适应困难等因素都是导致青少年NSSI行为的主要风险。一项荟萃分析表明,遭受校园霸凌的青少年出现NSSI行为的概率是普通青少年2.1倍[20]。研究还发现,青少年NSSI行为可能与精神类疾病共病,也可单独出现,即个体不患有任何精神疾病,单纯从学校环境中的亲密伙伴中学习和效仿得来[21]。这种受周围同伴影响并出现NSSI效仿行为的现象在高中生群体中越来越常见。
3.社会文化环境。新冠疫情爆发后,全球青少年NSSI行为发病率明显上升。瑞典学者泽特奎斯特(Zetterqvist)等在新冠疫情前后3个时间节点,对高中生NSSI行为的发病率进行评估研究,结果显示,新冠疫情大流行期间发病率(27.6%)明显高于2011年(17.2%)和2014年(17.7%)发病率。这期间,我国台湾地区青少年NSSI行为发病率也高达40.9%,明显高于此前的17.2%[22]。相对而言,中国文化对青少年的道德规范、行为方式要求更高,青少年面临更强烈的外在要求和内心需求之间的冲突,导致国内青少年NSSI行为的高发病率[26]。另外,不恰当的媒体宣传,导致识别能力差以及有述情障碍的青少年更容易习得NSSI行为[24]。
(三)叠加因素
1.负性生活经历的累积。多项研究显示,负性生活事件是青少年NSSI行为的独立危险因素,其发生率越高青少年实施NSSI行为的可能性就越大[09][11][25]。童年期创伤性经历(如躯体虐待、性虐待、心理虐待、遭遇同伴欺凌、忽视以及重要亲人的丧失或分离等),显著增加NSSI行为发生的可能性[13][18];青少年期的负性生活事件(如学习压力、环境适应、人际冲突、受惩罚和受欺凌、网络暴露、校园暴力等)与NSSI行为的发生有显著关联[09][18]。遭受创伤或负性生活经历越多的高中生,负性情绪体验更频繁,情绪调适能力更弱,能够感知到的社会支持水平也更低,这些创伤经历和体验在心理上形成叠加的“累积效应”,长期得不到纾解便产生自己没用、不配被爱等消极自我观念和习得性无助,当无法承受剧烈的痛苦感受时,便倾向于采取NSSI行为来惩罚自己、摆脱痛苦或获得更多支持。
2.共病精神类疾病。大量研究显示,与抑郁症、焦虑症、双向情感障碍、进食障碍等精神类疾病共病是NSSI行为的重要风险因素。其中,抑郁障碍是最典型的独立危险因素[26]。反过来,NSSI行为也可作为抑郁症的风险预测因素。高中生一旦患上这类精神类疾病,加上不成熟的应对方式,出现NSSI行为的机率往往是普通高中生的数倍。患有精神类疾病的高中生,在校期间即使遵医嘱按时用药,一旦遭遇应激事件或难以缓解负性情绪时,便会无法自控地实施NSSI行为。
三、学校危机干预策略及途径
青少年NSSI行为是一个复杂的现象,并非单一原因所致,而是社会学、心理学和生物学等因素相互作用的结果。目前,针对NSSI行为的干预和治疗研究相对较少,大多数学者主张以心理辅导和治疗为主,严重者可辅以药物和物理治疗[09][10]。本文立足于学校危机干预视角,坚持预防性和补救性原则,从高中生NSSI行为的现状和影响因素出发,提出以下预防干预策略与建议。
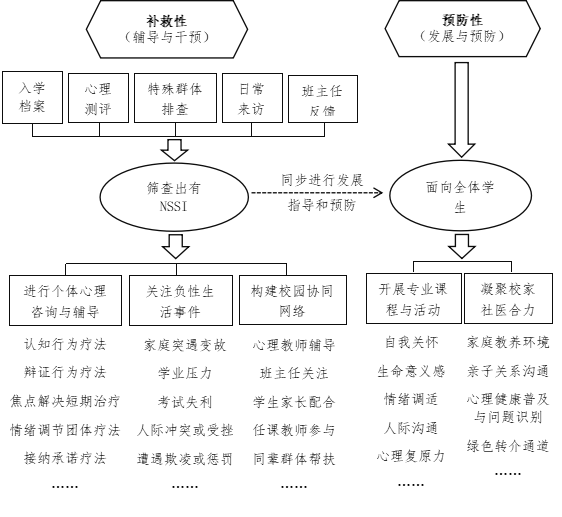
(一)拓宽心理筛查途径,健全危机干预网络。
将关口前置,通过入学档案、心理测评、特殊群体筛查、班主任摸排、日常来访等路径,点线面结合最大限度地拓宽NSSI行为的筛查路径,完善校园心理危机筛查和预警干预机制。对筛选出有NSSI行为或风险的学生,建立“一生一策”心理档案,采取有针对性的专人辅导干预措施,并签订不自我伤害契约书等。心理教师根据NSSI行为台账,通过面访学生、联系班主任、家长等方式,及时掌握这部分学生心理动态,并根据实际情况进行转介治疗。在此基础上,强化过程性和实时性预警监测,重点关注学生遭受虐待、家庭变故、入学适应、考试失利、情感受挫、重大考试前后、遭遇欺凌或惩罚等负性生活事件,更早识别NSSI行为的相关危险因素,及时给予恰当帮扶和支持,最大限度地降低负性生活事件在心理上的“累积效应”。
(二)强化个体心理辅导,提升风险防控水平。
目前常见的心理治疗方法包括:认知行为疗法、辩证行为疗法、情绪调节团体疗法、现实接纳疗法、家庭治疗等方法。高中生思辨能力强、情绪敏感而内隐、自我认同和人际支持需求度高,在面对巨大的学业、人际和成长压力时,往往更容易存在错误和扭曲的认知(如更高程度的负性自我评价、更少的生命意义感和更消极的未来态度等),继而更易发生NSSI行为。因此,认知行为疗法在面对有NSSI行为的高中生时,干预效果和随访效果都较为显著。因此,针对筛查出的有NSSI行为的学生,可以综合运用认知行为疗法、焦点解决短期治疗和接纳承诺疗法等方法,重点从调整认知、接纳情绪、寻求意义感和自我关怀行为等方面制定辅导干预方案,帮助其解除“负性思维-消极体验-NSSI行为”的固化模式,引导学生聚焦未来,主动做出建设性改变,继而用良性行为替代NSSI行为。
(三)开展心理课程与活动,提高自我调适能力。
坚持预防性原则,面向全体学生开展好心理健康教育课程,重点开设自我接纳、自我关怀、情绪调适、挫折应对以及生命意义感等主题的课程与讲座,引导学生学会接纳和关爱自我、正确面对挫折与失败、掌握负性情绪纾解方式以及与他人建立良好人际关系的技巧等。五育并举开展丰富多彩的心理健康教育活动,构建良好校园文化氛围,让高中生在活动中释放学业压力和不良情绪,增加积极的自我体验,锻炼人际沟通和与人合作等能力。针对存在NSSI行为的高中生,可在征得学生同意后,定期开展小范围的团体心理辅导,运用正念放松、沙盘、心理剧、绘画、雕塑、契约等技术和方式,让学生在活动中体验生命的意义与美好,培养情绪调节和人际沟通能力。在团体成员的互帮互助中,寻求更有效的方式来摆脱自身困境,减少或远离NSSI行为。
(四)凝聚多方教育合力,加大综合渗透力度。
多项研究证实,青少年停止NSSI行为的重要预测因素是感知到较高的人际支持,其中亲子凝聚力和同伴友谊质量对预防和治疗NSSI行为有显著保护作用。因此,高中生NSSI行为的预防和干预需要校家社多方合作。一是从预防视角营造良好的教育成长环境:要加大宣传教育力度,引导师生乃至全社会关注高中生心理健康,正确看待、识别和处理青少年NSSI行为,尽可能避免和减少校园不良事件影响以及NSSI群体性效仿行为;开展好家校共育工作,引导家长创设民主和谐的家庭教养环境,提高亲子沟通技巧以及识别学生心理问题的能力;协同多部门加强对社交媒体网络的监管,最大限度防止诱导高中生产生NSSI行为。二是从补救视角进行全方位系统干预:对实施NSSI行为的高中生,要指导家长调整态度和行为,给予学生更多关注与支持;密切家校联系,共同留意学生焦虑、抑郁等负性情绪及自伤行为的频率和程度,严重者要及时转介、休学或走读;强化班主任与心理教师配合力度,完善“学校-班级-宿舍-个人”四级预警网络,提供全方位、实时性的辅导与干预;针对我国NSSI行为求助率明显低于国外的现状,还应协同其他部门加大社会普及教育力度,借助专业力量形成教育合力,消除学生病耻感,增强主动求助意识和能力。
高中生的身心健康关乎其自身发展,更关乎家庭、社会乃至国家的和谐稳定。作为一个愈发严重的全球性公共卫生问题,NSSI行为的预防和干预已成为一项复杂的系统工程。进一步理解各项风险因素的相互作用机制,科学准确地识别出高风险的异质亚群体,开展基于大样本的实证研究,仍需更多学者和专家的关注。
参考文献
[1] Nock M K .Why Do People Hurt Themselves? New Insights Into the Nature and Functions of Self-Injury [J] .Current Directions in Psychological Science, 2009(2)18, 78–83.
[02]于晓琪,张亚利,俞国良.2010~2020中国内地高中生心理健康问题检出率的元分析[J].心理科学进展, 2022, 30(5): 978-990.
[03] 梁楷利,胡蜀萍,李玉星,等.中小学生非自杀性自伤行为家庭环境因素分析[J].现代预防医学,2021,48(2):304-307.
[04] Mcdaid D , Tsiachristas A , Hawton K .Understand⁃ ing the true economic impact of self-harming behaviour – Authors' reply[J].Lancet Psychiatry, 2017, 4(12):901.
[05] 王敬群,陈丽霞,黄青.非自杀性自伤(NSSI)行为研究(综述)[J].江西开放大学学报,2023,25(3):79-85.
[06] Tang J,Yu Y,Wu Y,et al.Association between non-suicidal self-injuries and suicide attempts in Chinese adolescents and collegestudents:a cross-section study[J].PLoS one,2011,6(4):179- 180.
[07] 孙茜,李玉龙,叶兰仙,等.青少年非自杀性自伤风险因素和发病机制的研究进展[J].新医学,2023,54(1):17-21.
[08] 韩阿珠,徐耿,苏普玉.中国大陆中学生非自杀性自伤流行特征的 分析[J].中国学校卫生,2017,38(11):1665-1670.
[09] 李振阳,王皋茂,班晨,宋京瑶,高贺.青少年非自杀性自伤现状及危险因素研究进展[J].国际精神病学杂志, 2021,(4),586-589.
[10] 朱娟.青少年非自杀性自伤治疗的研究进展综述[J].心理学进展,2023,13(12),6363-6368.
[11] 李任之,严万森.高中生非自杀性自伤行为与生活事件、人格特征的关系[J].中国健康心理学杂志,2023,31(4): 614-618.
[12] 苏颖芮,周洛慧,柳绪珍,等.非自杀性自伤行为成瘾的研究进展[J].临床精神医学杂志,2024,34(2):153-156.
[13] 江光荣,于丽霞,郑莺,冯玉,凌霄.自伤行为研究:现状、问题与建议[J].心理科学进展,2011,19,861–873.
[14] 梁旻璐,王纯,张培,等.非自杀性自伤行为的辩证行为治疗(综述) [J].中国心理卫生杂志,2020,34(05):398-402.
[15] 范永红,王航宇,葛可可,等.生命意义感与青少年非自杀性自伤:一个有调节的中介模型[J].中国健康心理学杂志, 2024,32(01):125-130.
[16] Turner B J, Cobb R J, Gratz K L,et al.The role of interpersonal conflict and perceived social support in nonsuicidal self-injury in daily life [J].J Abnorm Psychol, 2016, 125(4):588-598.
[17] 林丽华,甘明星,郭治斌,等.心理虐待与忽视对青少年非自杀性自伤行为的影响:有调节的中介效应[J].中国临床心理学杂志, 2020,28(6):4.
[18] 陈哲平,王艳秋,王金峰,等.青少年生活事件和父母教养方式对高校大学生自伤行为的影响[J].齐齐哈尔医学院学报, 2018,39(7):77-79.
[19] YoungR,Sproeber N, GroschwitzRC,et al.Why alternative teenagers self-harm: exploring the between non-suicidal self-injury, attempted suicide and adolescent identity [J].BMC Psychiatry , 2014,14:137.
[20] 郑逗逗. POMC基因甲基化水平与青少年抑郁障碍非自杀性自伤行为之间的相关性研究[D]. 济南:山东大学, 2021.
[21] Wilkinson P.Non-suicidal self-injury [J]. Eur Child Adolesc Psychiatry, 2013, 22(Suppl 1):S75-S79.
[22]Zheng X Y,Tang S L, Ma S L, et al. Trends of injury mortality during the COVID-19 period in Guangdong, China:a population- d retrospective analysis. BMJ Open, 2021,11(6): e045317.
[23] 韩沙沙.青少年自伤行为的影响因素[J].心理学进展, 2019, 9 (2):248-254.
[24] Schwartz-Mette, R. A., & Lawrence, H. R. (2019). Peer Socialization of Non-Suicidal Self-Injury in Adolescents’ Close Friendships [J]. Abnormal Child Psychology, 47, 1851-1862.
[25] 连孟泽,丁瑜,刘小玲,等.青少年非自杀性自伤研究进展[J].职业与健康, 2023,39(08):1135-1141.
[26] 黄颖,覃青,林琳,等.青少年重度抑郁患者自伤行为及危险因素研究 [J].医学与哲学,2020,41(8):43-46.
[27] 邓公明.高中生自伤行为的成因、疏导与预防[J].教学与管理, 2021,(13):24-26.
[28] 王蕾.大连市初中生自我伤害行为流行病学调查及相关分析[D].大连:大连医科大学,2011.
[29] 张烨.某县中学生自伤行为现状及影响因素研究[D].皖南医学院,2019.
[30] Zetterqvist Maria, Jonsson Linda S, Landberg Åsa, Svedin Carl Göran. A potential increase in adolescent nonsuicidal self-injury during covid-19: A comparison of data from three different time points during 2011 – 2021[J]. Psychiatry Research, 2021, 305.
课题:本文系山东省社科联2023年度人文社会科学课题“中学生心理健康动态监测系统及应对机制研究”(2023—JCXK—072)的阶段性成果
作者:江丽,日照市教育科学研究院,山东省日照市东港区秦楼街道北京路132号,276826,19806331912;房绍霞,山东省五莲中学,山东省日照市五莲县青岛路97号,262300,15908062179.